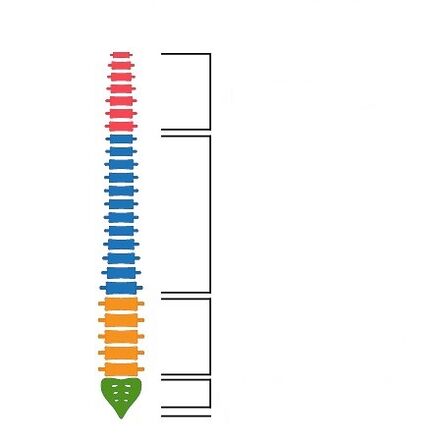
La colonna vertebrale comprende le sezioni cervicale, toracica e lombosacrale ed è costituita da 33-34 vertebre disposte una sopra l'altra e collegate in un'unica catena. Per distribuire uniformemente il carico sulla colonna vertebrale durante l'attività fisica quotidiana e in posizione eretta, la colonna vertebrale presenta curvature fisiologiche (normali). Due curve convesse in avanti nella regione del collo e lombare (lordosi) e due curve convesse all'indietro nella regione toracica e sacrale (cifosi). Tra le vertebre si trovano i dischi intervertebrali - cartilagine, che svolgono una funzione di assorbimento degli urti e sono costituiti dal nucleo polposo e dall'anello fibroso che lo circonda.
L'osteocondrosi spinale è una malattia cronica caratterizzata dallo sviluppo di alterazioni degenerative-distrofiche nei dischi intervertebrali con conseguente coinvolgimento delle vertebre adiacenti e dei tessuti circostanti.
Oggi, i medici usano più comunemente il termine più ampio “dorsopatia” per riferirsi al dolore alla schiena e al collo, a volte sostituendo il termine “osteocondrosi”. La dorsopatia comprende dolore al collo (cervicalgia), collo e mal di testa (cervicocranialgia), dolore al collo e alle spalle (cervicobrachialgia), dolore toracico (toracicgia), dolore lombare (lombalgia) e dolore lombare che si irradia alla gamba (lomboischialgia).
Cause dell'osteocondrosi spinale
Al momento non esistono dati precisi sulle cause delle alterazioni degenerative della colonna vertebrale. Esistono numerose teorie che tengono conto di vari fattori: involuzione (involuzione – sviluppo inverso, movimento all'indietro), meccanico, immunologico, ormonale, dismetabolico (metabolico), vascolare, infettivo, funzionale ed ereditario. La più comune è la teoria involutiva, secondo la quale l'invecchiamento precoce locale (locale) della cartilagine e dell'osso si verifica a causa di precedenti danni meccanici o infiammatori. Secondo questa teoria, lo sviluppo di alterazioni degenerative nella colonna vertebrale è geneticamente predeterminato e l'insorgenza della malattia con relative manifestazioni cliniche è dovuta all'influenza di vari fattori endogeni (interni) ed esogeni (esterni).
La probabilità di osteocondrosi aumenta con l'età, con l'obesità, la mancanza di esercizio fisico e la scarsa forma fisica da un lato e il lavoro fisico pesante e l'esposizione alle vibrazioni dall'altro.
Il carico sulla colonna vertebrale aumenta proporzionalmente all'aumento del peso corporeo, quindi le persone in sovrappeso soffrono di sovraccarico anche con un'attività moderata; La situazione è aggravata dalla tendenza all’inattività fisica dovuta alla scarsa tolleranza all’attività fisica.
Lo stress psico-emotivo, abbinato a uno stile di vita sedentario, porta a tensione nei singoli gruppi muscolari, cambiamenti nel tono muscolare e negli schemi di movimento: postura, andatura. Anche lo sviluppo della scoliosi – curvatura laterale della colonna vertebrale, cifosi patologica e lordosi (aggravamento delle curvature fisiologiche) contribuisce alla deformazione dei dischi intervertebrali.
Classificazione della malattia
Per localizzazione:
- osteocondrosi del rachide cervicale;
- osteocondrosi della colonna vertebrale toracica;
- Osteocondrosi della colonna lombare e sacrale.
A seconda della fase della malattia:
- esacerbazione (numero massimo di manifestazioni cliniche);
- Remissione (assenza di manifestazioni cliniche).
A seconda di quali formazioni sono patologicamente colpite, si distinguono le strutture interessate della colonna vertebrale:
- Le sindromi riflesse - tensione riflessa dei muscoli innervati o disturbi del tono muscolare (crampi muscolari), vascolari, vegetativi, distrofici - si verificano quando i recettori del dolore sono irritati.
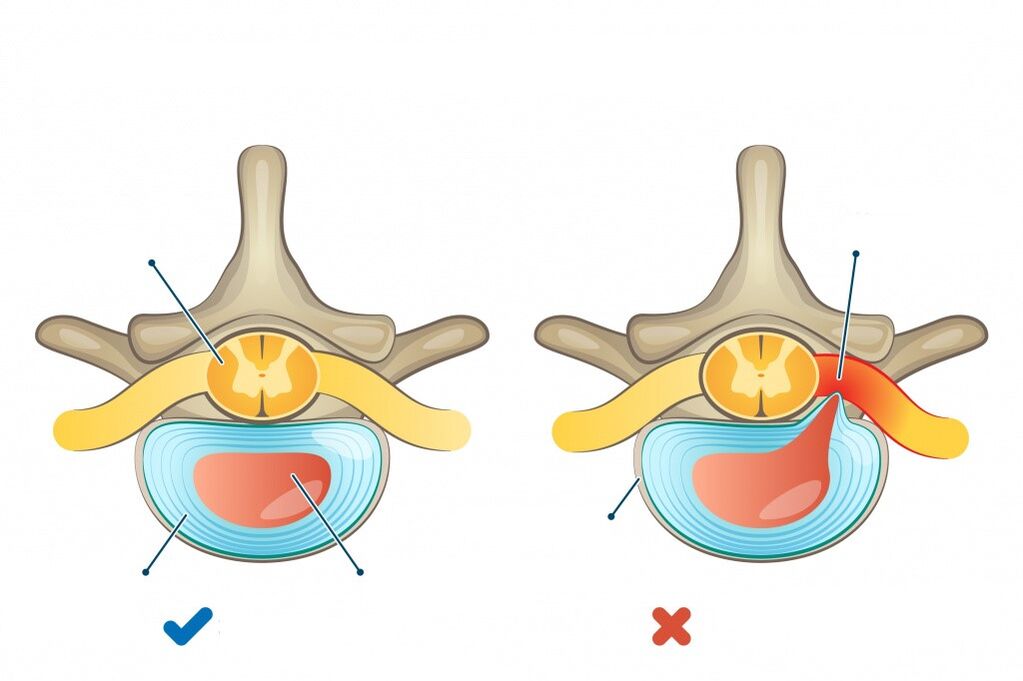
- Le sindromi da compressione si sviluppano spesso sullo sfondo della protrusione (rigonfiamento, protrusione del disco intervertebrale oltre la colonna vertebrale senza compromettere l'integrità dell'anello fibroso) o dell'ernia del disco intervertebrale dovuta alla compressione di una radice nervosa, del midollo spinale o di un vaso (di conseguenza, si distinguono radicolopatia, neuropatia, mielopatia e sindrome radicoloischemica).
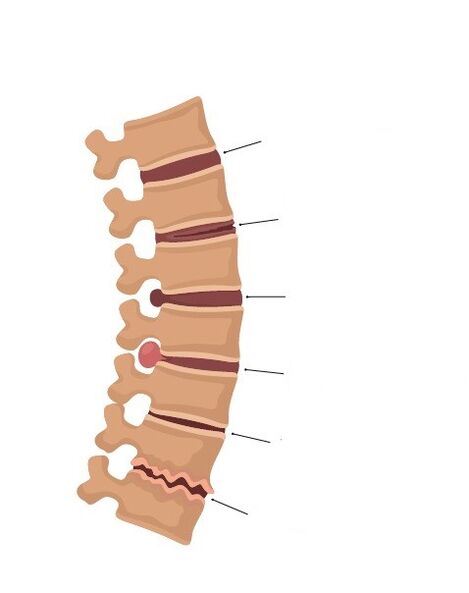
A seconda della fase di sviluppo del processo, ci sono:
- Stadio del processo patologico intradiscale (condrosi). Durante questo periodo si verifica il movimento intradiscale del nucleo polposo. Il nucleo polposo penetra nelle sue fibre esterne attraverso le fessure dell'anello fibroso. Questo irrita le terminazioni nervose e provoca dolore.
- Lo stadio di instabilità o perdita della capacità di fissazione del disco intervertebrale interessato quando la vertebra sopra di esso viene spostata rispetto alla vertebra sottostante. Durante questo periodo si possono formare sindromi di instabilità, sindromi riflesse e persino sindromi di compressione.
- Lo stadio di formazione dell'ernia del disco intervertebrale è dovuto a una violazione dell'integrità dell'anello fibroso, che può comprimere le formazioni neurovascolari adiacenti, inclusa la radice del nervo spinale.
- Lo stadio di fibrosi dei dischi intervertebrali e la formazione di escrescenze osteocondrali marginali dei corpi vertebrali portano all'immobilità delle vertebre e ad un aumento compensatorio della loro superficie di contatto sui dischi intervertebrali difettosi. In alcuni casi, queste escrescenze ossee, come l’ernia del disco, possono comprimere le formazioni neurovascolari adiacenti.
Sintomi dell'osteocondrosi
I sintomi dell'osteocondrosi dipendono dall'area del danno spinale e dal grado di cambiamenti che si verificano in essa; inoltre, la funzione degli organi interni può essere compromessa.
L'osteocondrosi del rachide cervicale è caratterizzata da dolore al collo, che aumenta con il movimento, si irradia al braccio ed è accompagnato da intorpidimento delle dita.
I possibili sintomi includono mal di testa nella parte posteriore della testa, vertigini, acufeni, oscuramento degli occhi o sfarfallio delle macchie davanti agli occhi.
Se è colpita la colonna vertebrale toracica, i pazienti possono avvertire dolore nella zona del cuore, nell'area tra le scapole, che dura a lungo, dolori o pressioni, spesso acuti, lancinanti, taglienti.
Possono manifestarsi o aggravarsi con la respirazione profonda, piegando e girando il corpo, alzando le braccia, starnutendo e tossendo. Può verificarsi intorpidimento della pelle nella zona del torace, dello stomaco e della schiena.
Con l'osteocondrosi della regione lombosacrale, i pazienti notano rigidità dei movimenti, dolore nella parte bassa della schiena, che può irradiarsi a una o entrambe le gambe e intensificarsi quando si piega, si gira il corpo, si cammina e si sollevano oggetti pesanti.
Possibili disturbi vegetativi: gambe fredde a temperatura confortevole per il resto del corpo, pallore della pelle delle gambe. C'è una sensazione di intorpidimento e parestesia (sensazione di formicolio) sulla pelle delle gambe e dei glutei.
Diagnosi della malattia
La diagnostica strumentale comprende una radiografia della colonna vertebrale per escludere lesioni traumatiche, anomalie strutturali congenite e per identificare escrescenze ossee. Lo studio viene effettuato anche con test funzionali - registrazioni durante la flessione e l'estensione nelle regioni cervicale e lombare al fine di escludere lo spostamento patologico delle vertebre l'una rispetto all'altra.
























